Enfermedad celíaca (EC)

Enfermedad celíaca: patogénesis
Uno de los principales factores que produce esta enfermedad autoinmune es una reacción ante el consumo de la proteína del gluten. Pero, ¿qué desencadena esta enfermedad? Detrás de enfermedad celíaca se esconde una patología compleja en la que interactuan factores genéticos y ambientales.
Factores genéticos de la enfermedad celíaca
La alta prevalencia de la celiaquía, que se sitúa entre el 10 y el 15 % entre familiares de primer grado y entre el 50 y el 75 % en gemelos monocigóticos, apunta a una fuerte participación genética en su patogénesis. Entre los factores hereditarios destaca el sistema de antígenos leucocitarios humanos (sistema HLA), un complejo genético cuya función es reconocer moléculas extrañas al organismo. Aproximadamente el 90 % de las personas con celiaca son portadoras del alelo HLA-DQ2, mientras que casi todas las demás expresan el gen HLA-DQ8. La presencia de uno o ambos de los complejos genéticos es necesaria para que se desarrolle la enfermedad, pero no es el único factor determinante ya que, estos genes también están presentes en más del 30-40 % de la población sana y sólo el 1% de la población es celíaca.
Factores ambientales en la enfermedad celíaca
Hasta la fecha, el único factor exógeno reconocido que influye en la autoinmunidad celíaca es el gluten, un término genérico que designa las proteínas de almacenamiento del trigo, el centeno y la cebada. Estas proteínas tienen un alto contenido en residuos de prolina y glutamina y se denominan prolaminas. Entre las prolaminas del trigo se encuentran las gliadinas (gliadina α, γ y ω) y las gluteninas. Estas proteínas no pueden ser degradadas completamente por las enzimas gástricas y pancreáticas y son las responsables de desencadenar una respuesta inmunitaria adaptativa en los pacienes con enfermedad celíaca.
Se sigue investigando si existen otros factores ambientales adicionales que puedan también influir en el desarrollo de la enfermedad como: infecciones intestinales, la cantidad de gluten ingerida en la infancia o cambios en la microbiota intestinal.
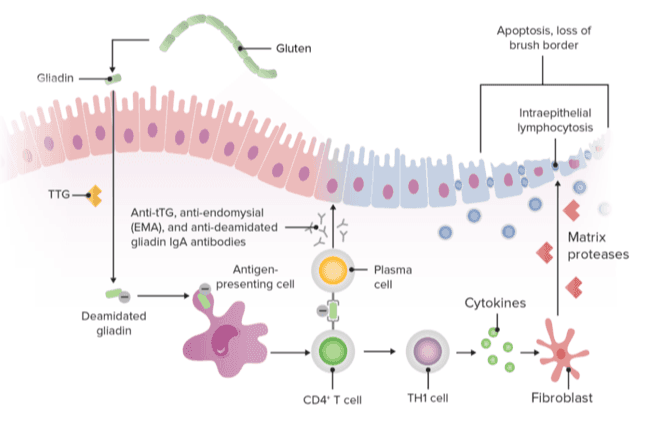
Fisiopatología de la enfermedad celíaca
El gluten se consume normalmente en grandes cantidades (10-20 g) en la dieta habitual. Algunas de las proteínas del gluten no se descomponen correctamente por las enzimas gástricas y pancreáticas y se absorben transepitelialmente a través de la lámina propia (mucosa del intestino delgado).
La transglutaminasa (TG2, también conocida como transglutaminasa tisular) desamida los restos de péptidos de gluten, lo que da lugar a una mejor unión al HLA-DQ2 o al HLA-DQ8 en las células presentadoras de antígenos (APC) y potenciando así una reacción inflamatoria.
Por otro lado, la TG2 también favorece la unión de moléculas, lo que conduce a la formación de complejos TG2-gluten, produciendose la activación de:
- linfocitos T con liberación de citocinas y factor de necrosis tumoral alfa (TNF-alfa)
- Células B con liberación de anticuerpos (anticuerpos anti-tTG y anti-gliadina)
- Linfocitos citotóxicos, que interactúan con las células epiteliales intestinales, lo que contribuye a la destrucción de los tejidos y a la atrofia del intestino delgado
SUSCRÍBETE A NUESTRA NEWSLETTER
A través de la newsletter de Dr. Schär Institute estarás siempre al día en materia de los trastornos relacionados con el gluten, así como también de otras enfermedades relacionadas.
Esto también podría interesarle

Cómo diagnosticar con éxito la enfermedad celíaca en la práctica clínica
Más
Tratar la enfermedad celíaca significa educar, cuidar y motivar a los pacientes
MásFuentes
- Catassi C, Verdu EF, Bai JC, Lionetti E. Coeliac disease. Lancet. 25 de junio de 2022; 399(10344):2413-2426. doi: 10.1016/S0140-6736(22)00794-2. Epub 9 de junio de 2022. PMID: 35691302.
- Gatti S, Rubio-Tapia A, Makharia G, Catassi C. Patient and Community Health Global Burden in a World With More Celiac Disease. Gastroenterology. Junio de 2024; 167(1):23-33. doi: 10.1053/j.gastro.2024.01.035. Epub 1 de febrero de 2024. PMID: 38309629.
- Lebwohl B, Sanders DS, Green PHR. Coeliac disease. Lancet. 2018;391(10115):70-81
- Wieser H. Química de las proteínas del gluten. Food Microbiol 2007; 24: 115-19
- Sollid LM, Qiao S-W, Anderson RP, Gianfrani C, Koning F. Nomenclatura y listado de epítopos de células T del gluten relevantes para la enfermedad celíaca restringidos por moléculas HLA-DQ. Immunogenetics 2012; 64: 455-60.
- Pes GM, Bibbò S, Dore MP. Coeliac disease: beyond genetic susceptibility and gluten. A narrative review. Ann Med. Febrero de 2019; 51(1):1-16. doi: 10.1080/07853890.2019.1569254. Epub 11 de marzo de 2019. PMID: 30739507; PMCID: PMC7857446.
- Sharma N, Bhatia S, Chunduri V, Kaur S, Sharma S, Kapoor P, Kumari A, Garg M. Patogénesis de la enfermedad celíaca y otros trastornos relacionados con el gluten en el trigo y estrategias para mitigarlos. Front Nutr. 7 de febrero de 2020; 7:6. doi: 10.3389/fnut.2020.00006. PMID: 32118025; PMCID: PMC7020197.
- Iversen R, Sollid LM. La inmunobiología y la patogénesis de la enfermedad celíaca. Annu Rev Pathol. 24 de enero de 2023; 18:47-70. doi: 10.1146/annurev-pathmechdis-031521-032634. Epub 6 de septiembre de 2022. PMID: 36067801.
- Verdelho Machado M. Enfermedad celíaca refractaria: lo que debe saber el gastroenterólogo. Int J Mol Sci. 26 de septiembre de 2024; 25(19):10383. doi: 10.3390/ijms251910383. PMID: 39408713; PMCID: PMC11477276.
