Zöliakie

Zöliakie: Pathogenese
Klar ist, dass die Autoimmunerkrankung Zöliakie eine Reaktion auf das Klebereiweiß Gluten ist. Doch was löst diese Erkrankung aus? Hinter der Zöliakie steht eine komplexe Pathologie, die durch das Zusammenspiel genetischer und exogener Faktoren verursacht wird.
Genetische Faktoren bei Zöliakie
Ein gehäuftes Vorkommen der Zöliakie von 10-15% Prozent unter Verwandten ersten Grades und von rund 50-75% bei monozygoten Zwillingen spricht für eine genetische Beteiligung an der Pathogenese. Wichtig unter den Erbfaktoren ist das humane Leukozyten-Antigen-System (HLA-System), ein Genkomplex, dessen Aufgabe es ist, körperfremde Moleküle zu erkennen. Etwa 90% der Menschen mit Zöliakie tragen das Merkmal HLA-DQ2, nahezu alle übrigen exprimieren das Gen HLA-DQ8. Das Vorkommen der beiden Genkomplexe ist zwar notwendig, damit sich die Krankheit entwickeln kann, doch sind sie nicht allein dafür verantwortlich. Immerhin kommen diese Gene auch bei mehr als 30-40 Prozent der gesunden Bevölkerung vor.
Exogene Faktoren bei Zöliakie
Der einzige bisher bekannte exogene Faktor, der bei Zöliakie eine Rolle spielt, ist Gluten, ein Sammelbegriff für die Speicherproteine von Weizen, Roggen und Gerste. Diese Proteine weisen einen hohen Anteil an Prolin- und Glutaminresten auf und werden als Prolamine bezeichnet. Zu den Weizenprolaminen gehören Gliadine (α, γ und ω Gliadine) und Glutenine. Sie können von Magen- und Bauchspeicheldrüsenenzymen nicht vollständig abgebaut werden und lösen die adaptive Immunantwort bei Zöliakie aus.
Derzeit wird untersucht, ob und inwieweit zusätzliche Umweltfaktoren - etwa Infektionen und die Menge an aufgenommenem Gluten zusammen mit Veränderungen im Darmmikrobiom - eine Rolle bei der Krankheitsentwicklung spielen.
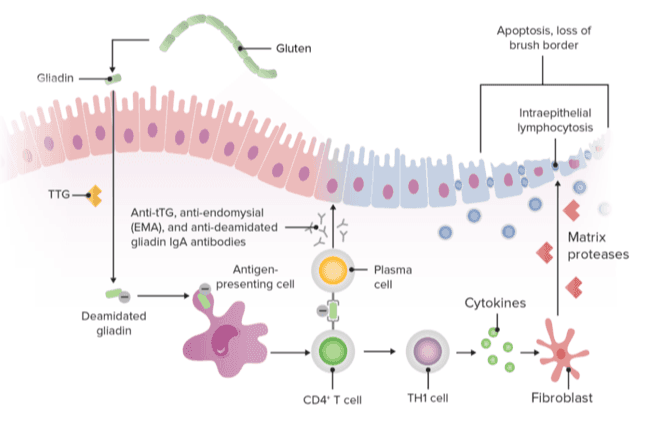
Pathophysiologie der Zöliakie
Gluten wird mit der normalen Ernährung üblicherweise in großen Mengen (10-20g) aufgenommen. Einige der Glutenpeptide werden von den Magen- und Bauchspeicheldrüsenenzymen nicht richtig abgebaut und über die Lamina propria (Dünndarmmukosa) transepithelial aufgenommen.
Die Transglutaminase (TG2, auch bekannt als Gewebetransglutaminase) deamidiert die Glutenpeptidreste, woraus eine bessere Bindung an HLA-DQ2 bzw. HLA-DQ8 auf antigenpräsentierenden Zellen (APC) resultiert und die Entzündungsreaktion potenziert wird.
TG2 versuracht auch die Verknüpfung von Molekülen, was zur Bildung von TG2-Gluten-Komplexen führt. Es kommt zur Aktivierung von:
- T-Lymphozyten mit Ausschüttung von Zytokinen und Tumornekrosefaktor alpha (TNF-alpha).
- B-Zellen mit Freisetzung von Antikörpern (Anti-tTG- und Anti-Gliadin-Antikörper).
- Zytotoxischen Lymphozyten, die mit Darmepithelzellen interagieren, was zur Gewebezerstörung und Dünndarmatrophie beiträgt.
DR.SCHÄR INSTITUTE NEWSLETTER
Gebündelte GRD-Expertise für Ihre Praxis: Mit unserem Newsletter bleiben Sie in Sachen Zöliakie & Co. immer up to date.
Das könnte Sie auch interessieren

So gelingt die Zöliakie Diagnostik in der Praxis
Mehr erfahren
Zöliakie therapieren heißt aufklären, nachsorgen und motivieren
Mehr erfahrenQuellen
- Catassi C, Verdu EF, Bai JC, Lionetti E. Coeliac disease. Lancet. 2022 Jun 25;399(10344):2413-2426. doi: 10.1016/S0140-6736(22)00794-2. Epub 2022 Jun 9. PMID: 35691302.
- Gatti S, Rubio-Tapia A, Makharia G, Catassi C. Patient and Community Health Global Burden in a World With More Celiac Disease. Gastroenterology. 2024 Jun;167(1):23-33. doi: 10.1053/j.gastro.2024.01.035. Epub 2024 Feb 1. PMID: 38309629.
- Lebwohl B, Sanders DS, Green PHR. Coeliac disease. Lancet. 2018;391(10115):70-81
- Wieser H. Chemistry of gluten proteins. Food Microbiol 2007; 24: 115–19
- Sollid LM, Qiao S-W, Anderson RP, Gianfrani C, Koning F. Nomenclature and listing of celiac disease relevant gluten T-cell epitopes restricted by HLA-DQ molecules. Immunogenetics 2012; 64: 455–60.
- Pes GM, Bibbò S, Dore MP. Coeliac disease: beyond genetic susceptibility and gluten. A narrative review. Ann Med. 2019 Feb;51(1):1-16. doi: 10.1080/07853890.2019.1569254. Epub 2019 Mar 11. PMID: 30739507; PMCID: PMC7857446.
- Sharma N, Bhatia S, Chunduri V, Kaur S, Sharma S, Kapoor P, Kumari A, Garg M. Pathogenesis of Celiac Disease and Other Gluten Related Disorders in Wheat and Strategies for Mitigating Them. Front Nutr. 2020 Feb 7;7:6. doi: 10.3389/fnut.2020.00006. PMID: 32118025; PMCID: PMC7020197.
- Iversen R, Sollid LM. The Immunobiology and Pathogenesis of Celiac Disease. Annu Rev Pathol. 2023 Jan 24;18:47-70. doi: 10.1146/annurev-pathmechdis-031521-032634. Epub 2022 Sep 6. PMID: 36067801.
- Verdelho Machado M. Refractory Celiac Disease: What the Gastroenterologist Should Know. Int J Mol Sci. 2024 Sep 26;25(19):10383. doi: 10.3390/ijms251910383. PMID: 39408713; PMCID: PMC11477276.
