Para el diagnóstico de la sensibilidad al gluten/trigo, después de haber descartado la enfermedad celíaca y la alergia al trigo, se examina si una alimentación sin gluten proporciona mejoría.
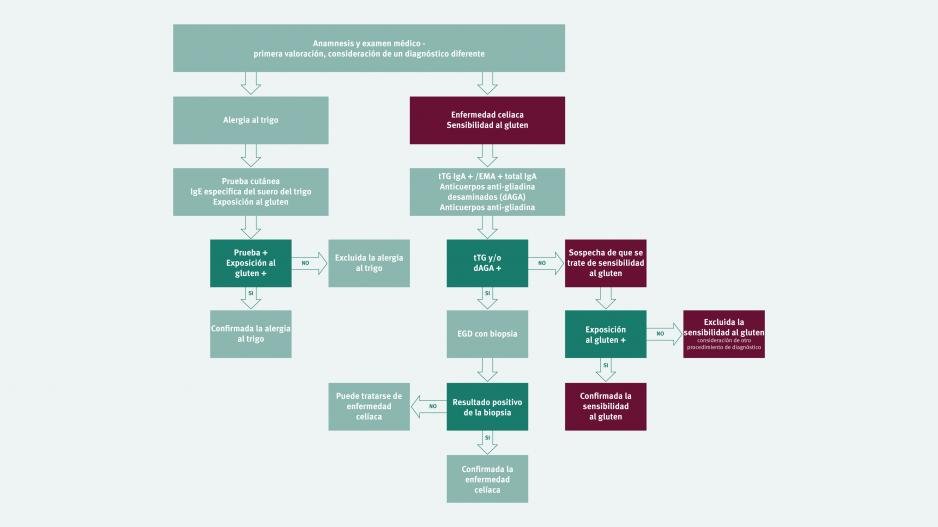
Si tras el consumo de alimentos con gluten un paciente se queja de molestias no específicas, como dolor abdominal, dolor de cabeza o cansancio, en primer lugar hay que descartar la enfermedad celíaca y la alergia al trigo. Si estas dos enfermedades se descartan, hay que pensar en la sensibilidad al gluten/trigo. El diagnóstico se confirma a través de una mejoría o la desaparición de los síntomas al llevar una alimentación sin gluten y la recaída en cuando se vuelve a consumir gluten. Normalmente los síntomas mejoran en un plazo que va desde unos días a dos semanas. Es importante que el paciente no comience la dieta sin gluten hasta que un profesional de la salud se lo indique.
Anamnesis
Localizar los síntomas e indicios
En primer lugar es importante detectar si los síntomas que describe el paciente son típicos de la SG/T y si estos podrían estar relacionados con el consumo de alimentos con gluten. Antes de iniciar el proceso de diagnóstico, el paciente debería alimentarse por lo menos durante seis semanas de forma normal, es decir, sin excluir los alimentos con gluten.
Descartar la enfermedad celíaca
Prueba de anticuerpos específicos de la enfermedad celíaca y biopsia
Dado que las molestias de la SG/T se parecen a los de la enfermedad celíaca, es importante descartar esta última como primer paso para un diagnóstico correcto. Para ello, en primer lugar se lleva a cabo una prueba de anticuerpos, con la que también se debería descartar una carencia de IgA. Con la biopsia del intestino delgado adicional puede descartarse la enfermedad celíaca de forma definitiva. En la SG/T no se presenta una atrofia vellositaria, pero es probable que los valores de los LIE estén ligeramente elevados (Marsh 0-1).
Descartar la alergia al trigo
Prueba de anticuerpos de la IgE y prueba cutánea de punción
La alergia al trigo también puede parecerse a la SG/T por su cuadro clínico. Por eso, después de haber descartado la enfermedad celíaca, cuando el paciente sigue padeciendo molestias, se le examina con una prueba de anticuerpos de la IgE y una prueba de punción cutánea.
Indicios adicionales de la SG/T
Prueba de anticuerpos antigliadina (IgG)
Los anticuerpos antigliadina IgG (AGA) no son específicos únicamente de la SG/T, sino que también pueden detectarse en pacientes celíacos y en una pequeña parte de la población sana. Sin embargo, si el resultado histológico está dentro de lo normal y la prueba de anticuerpos AGA es positiva, la sospecha de una SG/T se corrobora.
Alimentación sin gluten
Mejoría de los síntomas
Si se ha descartado la enfermedad celíaca y la alergia al trigo, el paciente puede empezar a llevar una alimentación sin gluten. Si el paciente padece SG/T, los síntomas mejoran o desaparecen en un plazo que va de unos días a dos semanas. No obstante, debería continuarse con la alimentación sin gluten durante por lo menos seis semanas para establecer una conexión causal entre la alimentación sin gluten y las molestias. La mejoría de los síntomas debe evaluarse de acuerdo con un protocolo de diagnóstico elaborado en el International Expert Meeting 2014 para poder seguir un criterio estándar. Este protocolo exige que antes de empezar con la alimentación sin gluten el paciente identifique entre una y tres molestias principales y que las valore según un nivel de gravedad, basándose en una escala del uno al diez. Esta valoración debe llevarse a cabo dos semanas antes del inicio de la alimentación sin gluten y, a partir de entonces, cada semana. Una reacción satisfactoria a la alimentación sin gluten se muestra a través del siguiente criterio: X mejora en por lo menos un 30 % en comparación con el valor inicial, donde X equivale a cada una de las tres molestias principales. Como mínimo un síntoma debería mejorar, siempre y cuando el resto no empeoren. Esta mejoría debería alcanzar como mínimo el 50 % durante el periodo de evaluación.
Reexposición al gluten
Confirmación del diagnóstico
Para confirmar el diagnóstico definitivo de la SG/T se lleva a cabo una nueva provocación similar a la realizada para una alergia alimentaria, es decir, el paciente vuelve a consumir gluten tras una fase estricta sin gluten que ha durado por lo menos cuatro semanas. Para realizar esta provocación, si es posible, debería comenzar una fase sin gluten de varios días, debería realizarse una provocación oral controlada mediante placebo en doble ciego (para estudios) o simple ciego (en el consultorio). Para esto, lo ideal es emplear barritas sin gluten (como placebo) y barritas con gluten que no puedan diferenciarse por su aspecto, textura y sabor. Tras una primera fase de una semana, se llevará a cabo una dieta sin gluten estricta durante una semana y una segunda fase de prueba de una semana. Una vez más el protocolo de diagnóstico estandarizado es la base para la valoración semanal de las molestias. Con una variación de como mínimo el 30 %, si aparecen entre uno y tres de los síntomas identificados por el paciente entre el suministro de gluten y el placebo, quiere decir que existe una SG/T.
Protocolo de diagnóstico para la sensibilidad al gluten/trigo
En la 3.ª edición del International Expert Meeting on Gluten Sensitivity en octubre de 2014 los científicos y médicos presentes desarrollaron el protocolo de diagnóstico descrito anteriormente bajo la supervisión de Carlo Catassi y Alessio Fasano. Este protocolo prevé un procedimiento estandarizado basado en dietas en dos fases, en el cual se emplea una versión modificada de la escala de valoración de síntomas gastrointestinales. Con esta escala los afectados valoran el efecto que tiene en ellos la introducción de una alimentación sin gluten y la reintroducción del gluten en sus molestias. No solo se valoran los síntomas gastrointestinales, sino también los extraintestinales, utilizando una escala de 1 a 10. A través de estos cuestionarios se logra una estandarización del diagnóstico.