Mit einer Prävalenz von 13,8 % sind Autoimmunerkrankungen bei Zöliakiepatienten im Vergleich zu Nichtbetroffenen recht häufig anzutreffen. Aber auch mit Unverträglichkeiten sowie genetischen, endokrinologischen und neurologischen Erkrankungen ist die Zöliakie assoziiert.
Zöliakie geht oft mit Autoimmunerkrankungen einher und ist mit verschiedenen anderen Erkrankungen assoziiert. An erster Stelle ist bei den Autoimmunerkrankungen der Diabetes Typ 1 zu nennen. Daneben treten auch Schilddrüsen- und Lebererkrankungen vielfach in Kombination mit einer Zöliakie auf. Bei den assoziierten Erkrankungen ist beispielsweise die entzündliche Hauterkrankung Dermatitis herpetiformis Duhring zu nennen. Diese ist die sogenannte Hautmanifestation der Zöliakie. Vor der Diagnose und in der ersten Zeit danach kann bei Zöliakiebetroffenen eine sekundäre Laktoseintoleranz auftreten. Auch ein erhöhtes Osteoporoserisiko sowie Fertilitätsstörungen bei Zöliakiebetroffenen werden diskutiert.
Diabetes Typ 1
Zöliakie und Diabetes Typ 1 treten oft gemeinsam auf. Die Prävalenz der Zöliakie bei Typ-1-Diabetikern liegt je nach Alter der Patienten zwischen drei und acht Prozent. Auch bei Verwandten ersten Grades eines Diabetikers tritt Zöliakie häufig auf. Umgekehrt haben drei bis sechs Prozent der Zöliakiebetroffenen Diabetes Typ 1.
Genetische Gemeinsamkeiten
Das gemeinsame Auftreten der beiden Erkrankungen scheint durch eine gemeinsame genetische Prädisposition verursacht zu sein, denn sowohl bei Diabetes als auch bei Zöliakie lässt sich eine erhöhte Frequenz der sogenannten Histokompatibilitätsgene HLA-DQ2 und HLA-DQ8 feststellen. Außerdem wurden sowohl bei Typ-1-Diabetikern als auch bei Zöliakiepatienten erhöhte Zonulinspiegel festgestellt. Zonulin ist ein Protein, das die Darmpermeabilität im Bereich des Dünndarms regelt.
Diabetesdiagnose
In den meisten Fällen (circa 90 Prozent) wird zuerst der Diabetes Typ 1 diagnostiziert. Dies ist wahrscheinlich auf die geringe Symptomatik der Zöliakie bei den betroffenen Patienten im Kindes- und Jugendalter zurückzuführen. Menschen, bei denen eine Zöliakie nicht rechtzeitig diagnostiziert wurde und deren Ernährung lange Zeit glutenhaltige Produkte enthielt, weisen ein höheres Risiko auf, an Diabetes zu erkranken.
Ernährungsempfehlungen
Um beide Krankheiten zu behandeln, muss eine streng glutenfreie Ernährung eingehalten werden, aber keine bestimmte Diabetikerkost. Diabetikern, ob mit oder ohne Zöliakie, empfiehlt sich heute eine normale, ausgewogene Ernährung. Die glutenfreie Ernährung hat auch positive Auswirkungen auf den Diabetes, da der Stoffwechsel besser kontrolliert wird und dadurch eventuell der Insulinbedarf gesenkt werden kann.
Zöliakiescreening bei Typ-1-Diabetikern
Angesichts der häufigen Assoziation der beiden Pathologien sollten alle Typ-1-Diabetiker einem Zöliakiescreening unterzogen werden, bei dem die tTg-IgA-Antikörper bestimmt werden:
- zum Zeitpunkt der Diabetesdiagnose
- drei Jahre lang einmal jährlich
- im fünften Jahr nach der Diabetesdiagnose
- bei verdächtigen Symptomen
Hashimoto Thyreoiditis
Neben Diabetes Typ 1 sind autoimmune Schilddrüsenerkrankungen, vor allem die Hashimoto Thyreoiditis, mit einer Prävalenz von drei bis zehn Prozent überproportional häufig mit Zöliakie assoziiert. Besonders bei Patienten, die bei der Erstdiagnose älter sind. Die Autoimmunthyreoiditis ist die häufigste Ursache einer Hypothyreose im Erwachsenenalter. Sie geht mit einer partiellen oder vollständigen Zerstörung des Schilddrüsengewebes einher, das unter anderem von Auto-Antikörpern angegriffen wird.
Schilddrüsenerkrankungen rechtzeitig erkennen
Da ein Screening relativ leicht durchzuführen ist und sich Schilddrüsenerkrankungen möglicherweise nicht mit eindeutigen Symptomen manifestieren, sollten Zöliakiepatienten das thyreoidstimulierende Hormon (TSH) zum Zeitpunkt der Zöliakiediagnose und danach regelmäßig im Abstand von einigen Jahren überprüfen lassen. Auch für Angehörige ersten Grades von Personen mit Zöliakie oder autoimmunen Schilddrüsenerkrankungen ist dies empfehlenswert.
Therapie bei Zöliakiepatienten
Besteht bereits eine funktionelle Hypothyreose kann eine Behandlung mit LT4-Präparaten indiziert sein. Bei neudiagnostizierten Zöliakiepatienten kann aufgrund der Zottenatrophie die LT4-Aufnahme und die Resorption aller anderen notwendigen Medikamente erheblich vermindert sein. Eine Dosisanpassung ist daher unbedingt zu erwägen. Unter strikter glutenfreier Diät kann sich die Dünndarmschleimhaut wieder vollständig regenerieren, sodass die benötigten Dosen entsprechend wieder reduziert werden können.
Autoimmunhepatitis
Die Autoimmunhepatitis ist eine seltene, akute oder chronisch-entzündliche Autoimmunkrankheit der Leber. Das eigene Immunsystem greift hierbei Leberzellen an, wodurch es zur Leberentzündung (Hepatitis) kommt. Aufgrund des gemeinsamen genetischen Hintergrunds tritt eine Autoimmunhepatitis häufig in Kombination mit einer Zöliakie auf. Dabei ist die Assoziation zwischen diesen beiden Autoimmunerkrankungen umso höher, je älter der Patient bei der Zöliakiediagnose ist. Bei 30 Prozent der Patienten über 20 Jahre zeigt sich bereits eine weitere Autoimmunkrankheit.
Lebererkrankungen rechtzeitig erkennen
Da ein Screening relativ leicht durchzuführen ist und sich Lebererkrankungen möglicherweise nicht mit eindeutigen Symptomen manifestieren, sollten Zöliakiepatienten zum Zeitpunkt der Zöliakiediagnose und danach regelmäßig im Abstand von einigen Jahren Leberfunktionstests durchführen.
Laktoseintoleranz
Aufgrund der Zottenatrophie kann bei Zöliakiebetroffenen vor der Diagnose und in der ersten Zeit danach eine sekundäre Laktoseintoleranz auftreten. Die Schädigung der Dünndarmschleimhaut kann einen Laktasemangel in unterschiedlicher Ausprägung verursachen, sodass das Disaccharid Laktose nicht mehr vollständig hydrolisiert und absorbiert wird. Deshalb sollten sich diese Patienten zu Beginn nicht nur glutenfrei, sondern auch laktosefrei ernähren. In der Remissionsphase kann der Betroffene in der Regel Laktose wieder vertragen.
Dauerhafter Laktasemangel
In manchen Fällen kann die Laktoseintoleranz (Milchzuckerunverträglichkeit) auch nach Beginn der glutenfreien Ernährung und trotz regenerierter Dünndarmschleimhaut immer noch vorhanden sein. Dies ist auf einen genetischen Enzymmangel zurückzuführen, der generell bei der südeuropäischen Bevölkerung häufig auftritt, nicht jedoch durch Zöliakie ausgelöst wird. In Deutschland geht man davon aus, dass circa 15 Prozent der Bevölkerung eine Laktoseintoleranz hat.
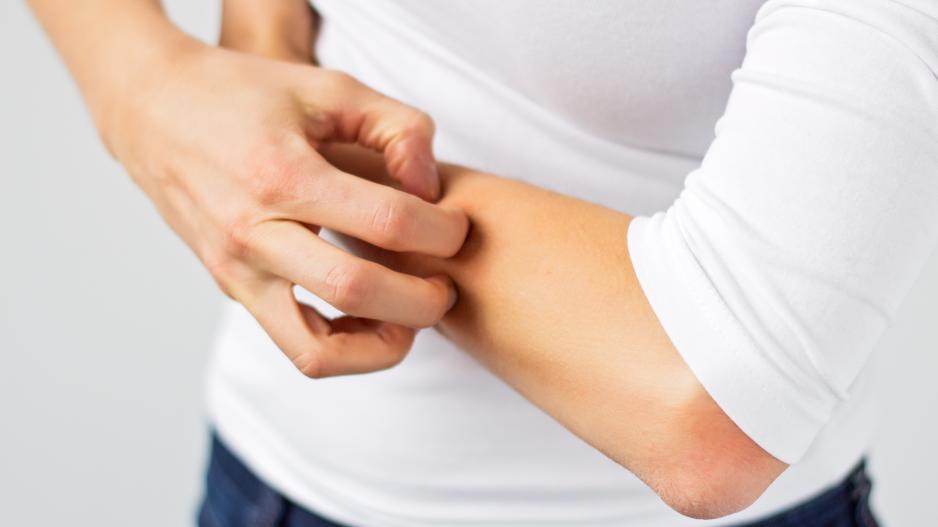
Dermatitis herpetiformis Duhring
Die Dermatitis herpetiformis Duhring (DH) ist eine entzündliche Hauterkrankung, bei der ein stark juckender Hautausschlag mit Papeln auftritt, die meist eine Rotfärbung aufweisen. Wegen des starken Juckreizes kratzen sich die Betroffenen oft auf, sodass ein Wundschorf zurückbleibt. Bei 90 Prozent der Patienten zeigt sich der Ausschlag an Ellbogen und Unterarmen. Andere häufig befallene Stellen sind das Gesäß und die Vorderseite der Knie. Die DH kommt praktisch nur bei Menschen mit heller Haut vor. Die Inzidenz liegt bei rund 1 : 10.000.
Zusammenhang mit Zöliakie
Die Dermatitis herpetiformis Duhring (DH) gilt als Hautmanifestation der Zöliakie. Wird bei einem Patienten DH diagnostiziert, liegt automatisch auch eine Zöliakie vor. Umgekehrt ist dies jedoch nicht zwangsläufig der Fall. Bei vielen DH-Patienten ist die Zöliakie jedoch nur schwach ausgeprägt und wird meist gar nicht bemerkt, bis der typische Hautausschlag auftritt. Diagnostiziert wird die DH mittels eines Hauttests und der klassischen Zöliakiediagnostik (Antikörpertest plus Dünndarmbiopsie).
Genetische Ursachen
Die Krankheit wurde erstmals 1884 als klinische Entität beschrieben und nach ihrem Entdecker L. A. Duhring benannt. Dass es einen Zusammenhang der Dermatitis herpetiformis Duhring (DH) mit Zöliakie gibt, stellte man jedoch erst Ende der 1960er Jahre fest. In Familienstudien wurde festgestellt, dass Familienangehörige von DH-Betroffenen oft auch eine DH entwickeln oder an Zöliakie leiden. Untersuchungen haben gezeigt, dass bei beiden Erkrankungen dieselben Gene involviert sind. Unser Körper verfügt über sogenannte HLA-Antigene, welche die Immunreaktion steuern. Bei einer DH oder Zöliakie liegen die HLA-Genotypen DR3-DQ2 und DR3-DQ8 vor. Diese Antigene sind Voraussetzung, um eine DH oder Zöliakie zu entwickeln.
Therapie der Dermatitis herpetiformis Duhring
Sowohl die Dermatitis herpetiformis Duhring (DH) als auch die Zöliakie werden durch die Aufnahme von Gluten verursacht. Daher stellt wie bei Zöliakie eine streng glutenfreie Ernährung die einzige effektive Behandlung der DH dar. Bei den meisten Patienten dauert es jedoch sehr lange, bis eine glutenfreie Ernährung die Symptome der DH zum Verschwinden bringt. Deshalb ist in der Zwischenzeit eine medikamentöse Behandlung erforderlich. Durch die Verabreichung der Medikamente verschwindet der Hautausschlag innerhalb einer Woche. Doch nur eine streng glutenfreie Ernährung lässt den Hautausschlag auch langfristig verschwinden. Bis die Medikamentendosis reduziert werden kann, dauert es etwa sechs bis acht Monate, nach zwei Jahren können die Medikamente meist ganz abgesetzt werden.
Osteoporose
In Studien wurde ein erhöhtes Frakturrisiko bei Menschen mit Zöliakie beobachtet. Doch dieses ist in der Mehrzahl der Fälle auf eine niedrige Knochenmineraldichte (KMD) zurückzuführen. Es gilt daher zu bedenken, dass sich das beobachtete erhöhte Frakturrisiko häufig auf Menschen mit einer unbehandelten Zöliakie bezieht, die sich also nicht streng an eine glutenfreie Ernährung halten. Zudem haben noch andere Faktoren Auswirkungen auf die KMD und folglich das Frakturrisiko. Die Bestimmung der KMD ist jedoch nur bei Patienten ratsam, die bereits glutenfrei leben und bei denen neben der Zöliakie weitere Risikofaktoren bekannt sind.
Fertilitätsstörungen
Eine unentdeckte bzw. unbehandelte Zöliakie kann bei Frauen zu Fertilitätsstörungen und Komplikationen in der Schwangerschaft führen, d. h. Infertilität, Früh- oder Fehlgeburten. Auch kann sie negative Auswirkungen auf das Geburtsgewicht der Neugeborenen haben. Ob diese alleine auf die Malabsorption bestimmter Nährstoffe aufgrund der Zottenatrophie zurückgeführt werden kann oder immunologische Faktoren dahinterstecken, ist nicht eindeutig geklärt.
Malignomentstehung
Das Risiko, einen bösartigen Tumor zu entwickeln, ist für Zöliakiepatienten generell nur leicht erhöht. Allerdings treten spezifische Malignome, z. B. im Bereich der Speiseröhre oder des Dünndarms, deutlich häufiger auf. Um dieses Risiko zu senken, ist die Einhaltung der glutenfreien Ernährung sehr wichtig, da diese vor zöliakie-assoziierten Malignomen schützen kann.
Weitere Begleiterkrankungen
-
Selektiver IgA-Mangel
-
Sjörgen-Syndrom
-
Primäre biliäre Zirrhose
-
Morbus Crohn
-
Down-Syndrom
-
Ullrich-Turner-Syndrom
-
Williams-Syndrom
-
Epilepsie
Ein vor kurzem in der Fachzeitschrift Archives of Dermatological Research veröffentlichter Artikel bringt neue Erkenntnisse hinsichtlich Verdauungssystem und Psoriasis.
Quellenangabe
- Malignomentstehung: Zöliakie – Grundlagen, Diagnostik, Ernährungstherapie, Ernährungs-Umschau 4/2011, S. 207
- Fertilität: Celiac disease and reproductive disorder, Hum. Reprod. Update, July/August 2014, Volume 20, Issue 4, S. 582-593
- Einschätzung der Häufigkeit von Lebensmittelunverträglichkeiten in der Bevölkerung in Deutschland im Jahr 2014. (13.05.2015)